|
1. Die unterschiedlichen Gesundheitssysteme
Grundsätzlich
unterscheidet man vier verschiedene Systeme
der Finanzierung der Gesundheitssysteme –
jedenfalls in den industrialisierten Ländern:
- Das
sogenannte Bismarck-System, benannt nach
dem vormaligen deutschen Reichskanzler Bismarck,
wurde von diesem Ende des 19. Jahrhunderts
eingeführt. Es handelt sich um ein
System von (einer oder mehreren) öffentlichen,
nicht profitorientierten Krankenversicherungen,
in die jede Person unterhalb einer bestimmten
Einkommensgrenze einzahlen muss1.
Die Beitragshöhe hängt vom Einkommen
ab. Das System ist selbstverwaltet, das
Ausmaß der Leistungen ist gesetzlich
festgelegt. Ärzte und Krankenhäuser
werden direkt von der Versicherung bezahlt,
es gibt einen Katalog fester Preise für
jede Leistung. Grundsätzlich werden
alle „notwendigen“ Maßnahmen
bezahlt. Aber die Behandlungsinstitutionen
sind Privatunternehmen, ausgenommen ein
Teil der Krankenhäuser. Beispiele für
dieses System wären Deutschland und
Österreich.
- Das
sogenannte Beveridge-System, benannt nach
dem britischen Ökonomen und Sozialreformer
Beveridge, wurde am Ende des 2. Weltkriegs
in Großbritannien eingeführt.
Es handelt sich um ein komplett steuerfinanziertes
System, die Verwaltung der Mittel hat eine
staatliche Behörde, der NHS (National
Health Service) inne. Generell werden alle
„notwendigen“ medizinischen
Maßnahmen bezahlt. Beispiele für
ein solches System sind Dänemark, Großbritannien,
Irland, Spanien, Portugal, Finnland, Schweden,
Norwegen und Italien.
- Das
sogenannte Semaschko-System, benannt nach
dem ersten Volkskommissar für Gesundheit
der Sowjetunion, ist ein komplett staatlich
kontrolliertes und in staatlichem Besitz
befindliches System, inklusive Hospitäler
und Arztpraxen/Ambulatorien. Die Versorgung
ist prinzipiell kostenlos. Ein Beispiel
war das polnische System2, aber
auch die meisten anderen Länder des
ehemaligen sogenannten Ostblocks.
-
Das vierte System, das des freien „Gesundheitsmarktes“,
gibt es in Europa nicht, aber die USA haben
ein in der Hauptsache marktbasiertes System.
Alle
diese Systeme sind, wie der niederländische
Soziologe Abram de Swaan einmal schrieb, Systeme,
die die „externen Risiken“ (d. h.,
die sozialen Folgen der Verstädterung und
damit des Verlustes gewachsener sozialer Netzwerke)
kompensieren sollen, die durch den Aufstieg
des industriellen Kapitalismus generiert wurden.
Man
muss dabei betonen, dass heutzutage praktisch
keines dieser Systeme mehr in seiner „Reinform“
existiert. In den letzten Jahrzehnten wurden
eine ganze Reihe von Veränderungen vorgenommen,
die die ersten drei genannten aufgeweicht, oder
besser gesagt geschwächt haben, in einigen
Fällen wurde sogar ein kompletter Systemwechsel
vorgenommen. Beispielsweise muss man in einigen
Ländern feste oder abgestufte „Selbstbeteiligungen“
bezahlen, einen Teil der Arzneimittelkosten,
einen festen oder auf Behandlungstage bezogenen
Zuschlag für Krankenhausbehandlung etc.
In der Schweiz zum Beispiel wurde vor einigen
Jahren ein System eingeführt, das in einer
basalen öffentlichen Versicherung besteht
(in die jedeR die gleiche Summe einzahlt, unabhängig
vom Einkommen), sowie aus einer privaten „Zusatzversicherung“.
Die Niederlande wählten einen ähnlichen
Weg. Wir werden später hierauf zurückkommen.
Darüber
hinaus ist zu sagen, dass in allen Ländern
ein mehr oder weniger großer privater
Sektor im Gesundheitswesen existiert, der in
der Regel nur für die Reicheren zugänglich
ist.
Das
Militär wiederum hat generell ein komplett
paralleles System für seine Soldaten.
2.
Was sind die Gründe für die Veränderungen,
die sich in allen Systemen in den letzten Jahrzehnten
abspielten?
Die
offizielle Lesart ist, dass die Gründe
dafür, die Systeme zu einem mehr oder weniger
marktorientierten, individuell finanzierten
Konstrukt umzuwandeln, darin liegen, dass die
Kosten für das öffentliche System
zu hoch seien. Das ist nicht wahr, und das ist
leicht zu beweisen (Grafik 1, Tabelle 1):
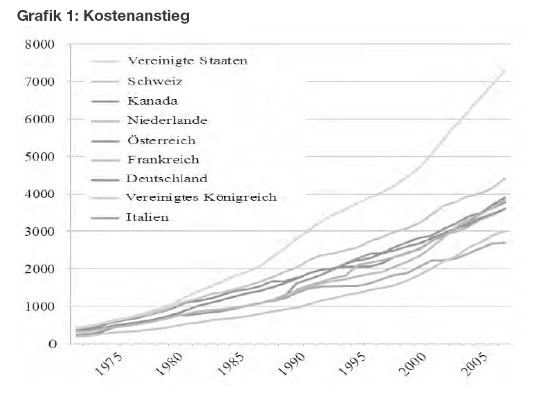
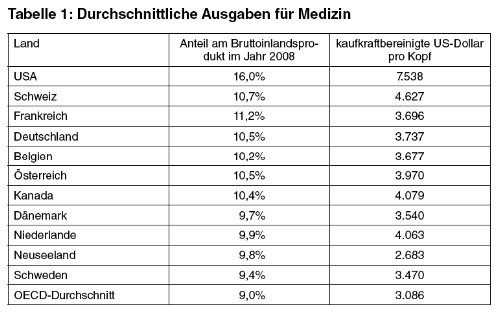
Aus
den gezeigten Daten geht eindeutig hervor, dass
das US-System, das das am stärksten marktorientierte
ist, auch das teuerste ist – und zwar
mit großem Abstand. Das zweite Argument
ist, dass die Qualität der Versorgung durch
ein privates Versicherungssystem verbessert
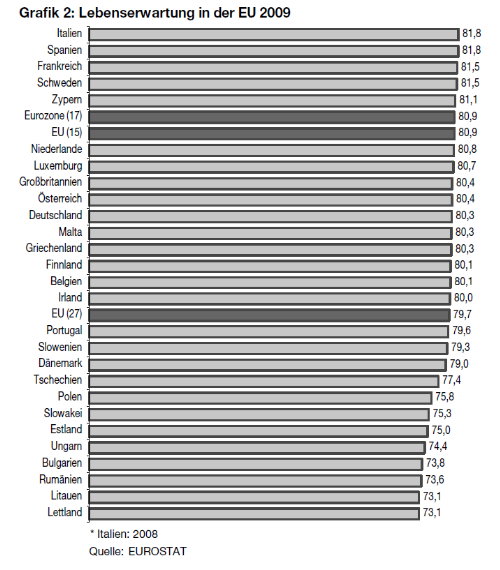
würde. Das ist ebenfalls unwahr. Die entsprechende
Zahlen und Untersuchungen zeigen, dass es keine
Korrelation zwischen der Verfasstheit des Systems
und dem medizinischen Outcome gibt. Ein Beispiel
ist die Lebenserwartung. (Grafik 2)
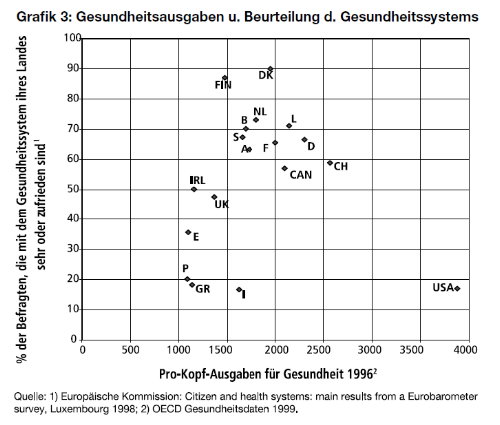
Außerdem
muss man sagen, dass eine Untersuchung der WHO
zeigt, dass vom Standpunkt der Patientenzufriedenheit
die privaten Systeme am schlechtesten abschneiden.
(Grafik 3)
Was
sind dann die wahren Gründe? Es gibt zwei
Arten. Zunächst die kurzfristigen:
- Die
Finanznot der Regierungen als Resultat der
Wirtschaftskrisen. Durch den Verkauf öffentlicher
Einrichtungen und Unternehmen versuchen
sie, ihr Finanzproblem zu lösen und
gleichzeitig durch die Schwächung des
öffentlichen Systems einen Teil der
Kosten (Subventionen etc.) loszuwerden,
indem sie auf ein System der individuellen,
privaten Versicherung umschwenken.
Das
zweite sind die langfristigen Gründe:
- In
einer Zeit niedergehender Profitraten und
einer schweren langandauernden Verwertungskrise
des Kapitals drängt letzteres in den
öffentlichen Sektor, der ihm bis dato
(teilweise) versperrt blieb. Es versucht
so, Gesundheitsversorgung vom öffentlichen
Gut zu einer gewöhnlichen Ware zu machen.3
Das
bedeutet schlicht, dass die Privatisierung das
System teurer machen und die Ergebnisse verschlechtern
wird. Der Unterschied ist, dass die Kosten von
den Individuen getragen werden und nicht von
einem Solidarsystem, wodurch die Möglichkeiten
des Kapitals, in diesen Sektor zu expandieren,
erheblich besser sind.
3.
Die hauptsächlichen Widersprüche
Andererseits
muss man sagen, dass die existierenden Systeme
tatsächlich nicht besonders gut funktionieren.
Aber das hat Gründe, die nicht aus dem
System als solchem herrühren. Die Probleme,
die all die genannten Systeme haben, beruhen
auf zwei Hauptwidersprüchen:
- Es
existiert ein inhärenter Widerspruch
zwischen dem kollektiven und solidarischen
Charakter der Beveridge-, Semaschko- und
Bismarck- Systeme und der privaten Aneignung
der kollektiv aufgebrachten Mittel durch
die jeweiligen Dienstleister, einschließlich
der Industrie wie z. B. Pharmaunternehmen,
Medizintechnikproduzenten etc.
- Der
zweite Widerspruch ist der zwischen dem
Interesse des Individuums wie der Gesellschaft
an einer sicheren, effizienten und billigen
Gesundheitsversorgung und dem Interesse
der privaten Anbieter und Produzenten daran,
immer mehr Produkte zu verkaufen, Operationen
durchzuführen etc.pp. Das heißt,
es handelt sich um den Widerspruch zwischen
der öffentlichen und solidarischen
Grundverfasstheit des Finanzierungssystems
und der privatwirtschaftlichen, profitorientierten,
kapitalistischen Struktur (eines Teils)
des Versorgungssystems. 4
Diese
Widersprüche führten beispielsweise
in Deutschland bereits zu einer Situation, in
der es offensichtlich ist, dass 50–60
% der arthroskopischen Eingriffe am Kniegelenk
(um nur ein Beispiel zu nennen, es gibt unzählige
weitere) heute schlicht unnötig sind. Aber
wer ein privates Ambulatorium oder eine Klinik
betreibt, der muss ein Minimum an Prozeduren
durchführen, an Produkten verkaufen etc.,
sonst geht er schlicht bankrott.
Die
Analyse ist noch etwas komplizierter, aber es
ist hier nicht die Zeit, ins Detail zu gehen.
Um nur eines noch zu benennen: Es gibt einen
weiteren Widerspruch, nämlich einen innerkapitalistischen.
Ein Teil der Kapitalisten möchte die Kosten
für die Gesundheitsversorgung reduzieren,
die eine der am schnellsten wachsenden Branchen
in den Industriestaaten ist, und zwar aus mehrerlei
Gründen, hauptsächlich deshalb, weil
die Menschen ihr Geld nur einmal ausgeben können,
und sie deshalb ein Interesse an einer Limitierung
haben, während die Kapitalgruppen, die
im Medizingeschäft arbeiten, weiter expandieren
wollen.
Und
dann gibt es noch den fundamentalen Widerspruch
zwischen dem sozialen Charakter und der sozialen
Bedingtheit von „Gesundheit“ und
der individuellen Herangehensweise an sie, die
das existierende System repräsentiert,
ausgedrückt in dem herrschenden Paradigma,
dass „Gesundheit“ individuell erreicht
werden könne. Wir werden auch darauf noch
am Ende des Vortrags zurückkommen.
4.
Welche Veränderungen haben sich in den
letzten Jahrzehnten abgespielt?
Grundsätzlich
können wir eine Reihe von Maßnahmen
beobachten, mittels derer einerseits der Wunsch
des Kapitals im Medizinbereich, den Sektor zu
durchdringen und Gesundheitsversorgung vom öffentlichen
Gut zur Ware zu machen, befriedigt werden soll,
und andererseits ein Minimum von sozialer Absicherung
gesichert werden soll, die zur Aufrecherhaltung
der sozialen Kohärenz und wegen des Bedarfs
der Unternehmer an einigermaßen gesunden
Arbeitern nötig erscheint. Diese Maßnahmen
und das Ausmaß, in dem sie angewendet
wurden und werden, sind in unterschiedlichen
Ländern unterschiedlich, nicht nur wegen
der unterschiedlichen Ausgangsbedingung, sondern
auch wegen des unterschiedlichen Ausmaßes
an sozialem Widerstand und wegen des unterschiedlichen
historischen und sozialen Hintergrundes. Aber
trotzdem sind sie in den meisten Ländern
ähnlicher Art:
-
Privatisierung öffentlicher Einrichtungen
(Krankenhäuser, Pflegeheime etc.)
- Prekarisierung
der Arbeit
- (Teilweise)
Privatisierung der Versicherungssysteme
(z. B. die private Zusatzversicherung in
der Schweiz)
- Feste
oder prozentuale Zuzahlungen (z. B. die
10 Euro Praxisgebühr in Deutschland)
- Privatisierung
der Forschung
Und
dann gibt es, besonders in den Semaschko-Systemen,
aber nicht nur da, eine zunehmende Tendenz zur
Korruption, was sozusagen auch eine Form der
„Zuzahlung“ darstellt …
5.
Widerstand?
Widerstand
gegen die fortschreitende Deregulierung und
Privatisierung des Gesundheitswesens ist ein
schwieriger Akt. Es gibt europaweit Beispiele
für diesen Widerstand, aber meistens ist
es nicht ein Widerstand gegen die soeben geschilderte
generelle Tendenz als solche, sondern gegen
ihre Folgen. Es gab in verschiedenen Ländern
Streiks für bessere Löhne und Arbeitsbedingungen,
Kämpfe gegen die Privatisierung von Krankenhäusern
etc., aber generell keine Massenbewegung für
die Beibehaltung eines öffentlichen Gesundheitssystems
als solches. Der Grund ist darin zu suchen,
dass dies ein Bündnis zwischen den Beschäftigten
im Medizinsektor und der Allgemeinbevölkerung
erfordern würde, das sehr schwer herzustellen
ist. Aber, wie ein Beispiel aus meiner Region
zeigt – es ist möglich.5
Hier sind einige wenige Beispiele, aber ich
denke, diesbezüglich sollten wir in der
Diskussion unsere Erfahrungen austauschen.
6.
Perspektiven
Zum
Schluss müssen wir über einen wesentlichen
Punkt sprechen. In den Diskussionen in den Gewerkschaften
und unter den Aktivisten aus dem Gesundheitsbereich
wird in der Regel das grundsätzliche Problem
ausgeblendet: 90 % der Mittel werden für
Diagnostik und Behandlung existierender oder
drohender Erkrankungen ausgegeben, nur 3–5
% für Prävention und Gesundheitsförderung.
Das
Problem dabei ist, dass es als bewiesen angesehen
werden kann, dass die Effektivität von
Prävention und Gesundheitsförderung
sehr viel höher ist, als die der Behandlung.
Die generelle Verbesserung des Gesundheitszustandes
der Bevölkerung in den letzten 150 Jahren
hat mit Behandlung nicht viel zu tun. Ich will
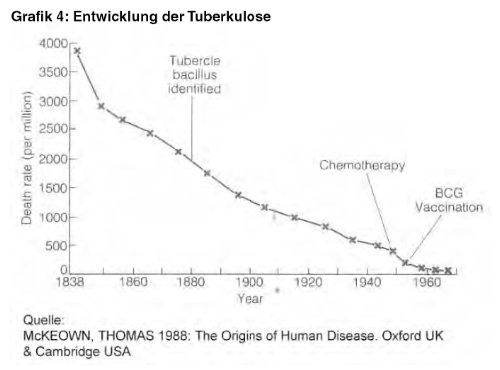
es an einem Beispiel zeigen: Einer der größten
Killer des 19. Jahrhunderts, die Tuberkulose,
war längst besiegt, als schließlich
die Chemotherapie und die Impfung erfunden wurden.
(Grafik 4)
Der
Effekt des existierenden Medizinsystems für
die Gesundheit im Sinne der WHO-Definition ist
marginal. Der Grund, warum die Medizinsysteme
ein solch gigantisches Ausmaß angenommen
haben, liegt nicht im Ergebnis, er liegt in
kulturellen Parametern auf der einen Seite und,
in erster Linie, in schlicht ökonomischen,
d. h. kapitalistischen Mechanismen auf der anderen.
Prävention und Gesundheitsförderung
erfordern keine Massenproduktion von Waren aller
Art, es handelt sich im Wesentlichen um (unproduktive)
Dienstleistungen. Es gibt Autoren, die, wie
Ivan Illich, behaupten, dass u. U. die moderne
Medizin mehr Menschen töte als rette …
Wenn
wir also über Perspektiven reden, wofür
wir langfristig kämpfen, dann müssen
wir auch darüber reden, wie wir das System
langfristig vom Kopf auf die Füße
stellen, indem wir Prävention und Gesundheitsförderung
an die erste Stelle setzen und damit Gesundheitsprobleme
vermeiden, bevor sie entstehen. Es ist klar,
dass wir auch in Zukunft ein das System für
Diagnostik und Behandlung brauchen werden, aber
das wird
-
viel kleiner,
- öffentlich,
d. h. von der Bevölkerung selbstverwaltet,
mit angestellten Professionellen, die gewählt
werden,
- non-profit,
- vernünftig
geplant
- und
egalitär und universell sein, d. h.
jedeR ist eingeschlossen und niemand kann
zusätzliche „private“ Angebote
wahrnehmen.
Aber
wir müssen aufpassen: Heutzutage, unter
den geltenden Bedingungen, wird das Argument,
dass vorbeugen besser sei als heilen, oft missbraucht,
um die existierenden Systeme schwächen
und abbauen zu können. Deshalb müssen
wir betonen, dass die genannten Prinzipien nicht
isoliert gesehen oder gar eingeführt werden
können, sondern nur in integrierter Form.
Jeder einzelne Punkt ist nicht ohne die anderen
sinnvoll.
Dazu
bedarf es, wenn wir uns an die genannten grundsätzlichen
Widersprüche erinnern, einer kompletten
Entprivatisierung der gesamten Medizinindustrie,
um eben diese Widersprüche aufzulösen.
Und das hat z. B. auch die Entprivatisierung
der Wissenschaft einzuschließen, inklusive
ein Patentverbot. Ich kann hier nicht ins Detail
gehen, aber diese Punkte sind höchst wichtig.
Das
ist eine Perspektive, die weit in die Zukunft
weist, aber wenn wir unmittelbare Forderungen
entwickeln möchten, dann sollten wir eine
Vorstellung davon haben, wo wir letztendlich
hin wollen.
1
In Deutschland gibt es beispielsweise mehr als
300 öffentliche Versicherungen, hauptsächlich
aus historischen Gründen
2
Das polnische System wurde vor einigen Jahren
geändert, es handelt sich derzeit um ein
Mischsystem aus Beveridge- und Semaschko- System,
aktuell sind weitere Veränderungen
unterwegs.
3
Die öffentliche Struktur des Gesundheitswesens
stellt regelmäßig eine Barriere für
die Expansion der entsprechenden Industrie dar,
weil sie in der Regel beweisen muss, dass neue
Produkte und Methoden einen wirklichen Fortschritt
darstellen, damit diese in den „Katalog“
der von den Versicherungen bezahlten Leistungen
aufgenommen werden.
4 In einigen Ländern ist es nur die medizinische
Industrie, die privatwirtschaftlich verfasst
ist, in
anderen sind es auch die Versorger (Hospitäler
etc.). Das Ausmaß der Durchdringung mit
privatwirtschaftlichen Elementen differiert
von Land zu Land.
5
In meiner Region sollten die drei öffentlichen
Krankenhäuser an eine private Krankenhauskette
verkauft werden. Es gab eine breite Kampagne,
die in eine Volksabstimmung mündete,
wodurch es gelang, die Krankenhäuser in
öffentlicher Hand zu halten. |